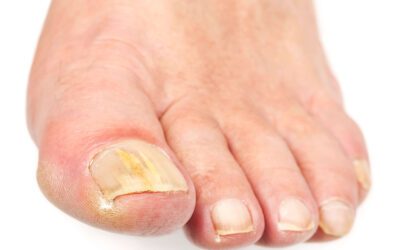
L’une des complications majeures est le problème du pied diabétique, un sujet qui mérite toute notre attention.
Il est incontestable que le diabète est l’une des maladies chroniques les plus répandues à travers le monde. Avec des millions de personnes touchées par le diabète, les complications qui y sont associées ne cessent de croître.
Table des matières
Historique du diabète et ses complications
Depuis l’Antiquité, le diabète est reconnu comme une maladie grave, les premières descriptions venant d’Égypte ancienne et d’Inde. Ces civilisations anciennes notaient déjà la propension qu’avaient les personnes diabétiques à guérir lentement de leurs blessures, en particulier au niveau des pieds. Ce n’est qu’au 20ème siècle que les médecins ont commencé à lier systématiquement le diabète à diverses complications, notamment le pied diabétique.
Le diabète se décline principalement en trois types : le type 1, le type 2 et le diabète gestationnel. Bien que tous soient caractérisés par une hyperglycémie, leurs origines et leurs implications varient. Le type 1, généralement diagnostiqué chez les enfants et les jeunes adultes, est une maladie auto-immune. Le type 2, le plus courant, est souvent lié à l’obésité et à un mode de vie sédentaire. Il s’accompagne fréquemment de complications, dont le pied diabétique.
Enfin, le diabète gestationnel, survenant pendant la grossesse, peut augmenter les risques pour le bébé et la mère.
À la base, le diabète est le résultat d’un dysfonctionnement dans la production ou l’utilisation de l’insuline par l’organisme. L’insuline aide à réguler le taux de sucre dans le sang. Lorsque cette régulation échoue, cela endommage les vaisseaux sanguins et les nerfs. Cela est particulièrement problématique pour les pieds, où une circulation sanguine diminuée et une perte de sensibilité peuvent conduire à des complications graves.
Neuropathie diabétique : Un chemin vers l’insensibilité
La neuropathie, spécifiquement la neuropathie diabétique, est une complication directe du diabète. Elle découle de l’atteinte des nerfs, en particulier au niveau des pieds. Les patients diabétiques, au fil du temps, peuvent perdre la sensibilité dans leurs pieds, un phénomène qu’on appelle perte de sensibilité. Cette perte de sensibilité est souvent accompagnée d’une sensation de brûlure ou d’autres symptômes neuropathiques.
Mécanismes :
- Hyperglycémie et glycosylation des protéines : Des taux élevés de glucose dans le sang peuvent entraîner la glycosylation (ajout de molécules de glucose) des protéines nerveuses, altérant leur fonctionnement.
- Atteinte microvasculaire : L’hyperglycémie provoque également des dommages aux petits vaisseaux sanguins (microvasculature) qui irriguent les nerfs. Cette diminution de l’apport sanguin prive les nerfs des nutriments et de l’oxygène nécessaires à leur bon fonctionnement.
- Stress oxydatif et inflammation : L’hyperglycémie peut induire un stress oxydatif et une inflammation, qui contribuent à endommager les nerfs.
Les symptômes varient selon le type de neuropathie diabétique :
- Neuropathie périphérique : C’est le type le plus courant, les premiers symptômes sont souvent des picotements, une insensibilité ou des douleurs aux pieds. Avec le temps, ces sensations peuvent s’étendre aux jambes et aux mains. Dans les cas graves, les patients peuvent développer des plaies ou des ulcères sans le réaliser en raison de la perte de sensation.
- Neuropathie autonome : Elle affecte les fonctions involontaires du corps, telles que la digestion, la fonction vésicale, la régulation de la pression artérielle ou la transpiration.
L’inquiétude majeure de cette neuropathie est qu’elle ouvre la porte aux blessures. Puisque les patients n’ont plus la sensibilité nécessaire pour percevoir la douleur, une simple plaie peut passer inaperçue, conduisant à des complications graves. Les nerfs et les vaisseaux sanguins sont essentiels à la santé des pieds, et lorsque ceux-ci sont touchés par la neuropathie, les risques s’accroissent.
Les complications du pied diabétique et ulcère : Un cercle vicieux
Les symptômes du pied diabétique ne s’arrêtent pas à la neuropathie. Une mauvaise circulation sanguine, souvent due à l’atteinte des vaisseaux sanguins, peut compliquer la cicatrisation des plaies des pieds diabétiques. Ceci, couplé à une diminution de la sensibilité à la douleur, rend ces pieds particulièrement vulnérables aux infections.
L’ulcère plantaire diabétique est l’une des complications les plus redoutées du pied diabétique. Il s’agit d’une plaie ouverte qui se forme principalement sur la plante du pied chez les patients diabétiques. Cette affection est le résultat d’une combinaison de plusieurs facteurs, notamment une diminution de la sensibilité due à la neuropathie diabétique, une mauvaise circulation sanguine, des anomalies anatomiques du pied et souvent une pression excessive sur certaines zones du pied.
Les pieds des patients diabétiques sont particulièrement vulnérables en raison de la perte de sensibilité causée par la neuropathie. Cette perte de sensation signifie qu’une petite blessure ou une pression excessive peut passer inaperçue, permettant à une plaie de se développer. Une fois formé, l’ulcère est exposé à un risque élevé d’infection, notamment parce que le diabète compromet le système immunitaire, rendant les infections plus difficiles à traiter. De plus, une mauvaise circulation, courante chez les diabétiques, ralentit le processus de guérison.
La prévention des ulcères plantaires diabétiques est essentielle et repose sur plusieurs piliers. L’auto-examen quotidien des pieds pour détecter toute anomalie, le port de chaussures adaptées pour minimiser les points de pression, la consultation régulière d’un podologue et le contrôle strict de la glycémie sont autant de mesures préventives cruciales.
Si un ulcère se développe, le traitement doit être immédiat et peut inclure des antibiotiques pour traiter ou prévenir l’infection, le débridement chirurgical pour enlever le tissu mort et des soins locaux pour favoriser la cicatrisation. Dans des situations extrêmes, l’ulcère peut se transformer en gangrène voire conduire à une amputation, soulignant ainsi l’importance vitale de la prévention et de la prise en charge rapide.
Facteurs de risque et prévention
Il est crucial de comprendre les facteurs de risque associés au pied diabétique. Le niveau de contrôle du diabète, la durée de la maladie, ainsi que d’autres atteintes liées au diabète, peuvent accroître le risque. Cependant, la bonne nouvelle est que de nombreuses complications peuvent être prévenues.
Le soin des pieds est primordial, l’utilisation de chaussures adaptées, comme des orthèses plantaires, peut aider à réduire le risque de blessures. De plus, inspecter quotidiennement ses pieds, soigner les callosités, les déformations osseuses et éviter les plaies sont des mesures essentielles. L’association canadienne du diabète, par exemple, offre des recommandations détaillées pour maintenir un état de santé optimal des pieds.
Le rôle salvateur du podiatre
Un podiatre, expert de la santé des pieds, joue un rôle crucial dans le traitement et la prévention du pied diabétique. Que ce soit pour traiter les ulcères, conseiller sur les meilleures chaussures ou encore éduquer sur les meilleures pratiques de soin des pieds, sa contribution est inestimable. Un suivi régulier avec ce professionnel peut faire la différence entre un pied en bonne santé et des complications majeures.
Études de cas et témoignages et comparaison internationale
De nombreux patients diabétiques ont vécu l’expérience traumatisante des complications liées au pied. Certains rapportent ne pas avoir remarqué une petite coupure ou écorchure qui s’est ensuite transformée en une infection sévère. Ces histoires soulignent l’importance d’un examen quotidien des pieds et d’une intervention médicale précoce.
L’approche du traitement du pied diabétique varie d’un pays à l’autre. Par exemple, dans certains pays scandinaves, l’accent est mis sur la prévention et l’éducation, avec des programmes nationaux dédiés. Ces pays ont des taux d’amputation inférieurs à la moyenne mondiale. À l’inverse, dans certaines régions en développement, le manque d’accès aux soins de base peut conduire à des taux d’amputation plus élevés.
La technologie médicale a fait des pas de géant dans la prise en charge du pied diabétique. Des chaussettes dotées de capteurs permettent de détecter les zones de chaleur ou de pression excessive, prévenant ainsi les plaies. De plus, les progrès dans la télémédecine permettent un suivi à distance, essentiel pour les patients vivant dans des zones éloignées.
Impact psychologique et social et coût économique
Les implications du pied diabétique vont bien au-delà de la douleur physique. La peur de la mobilité réduite, voire de l’amputation, peut causer de l’anxiété et de la dépression. Socialement, les individus peuvent se sentir isolés, ce qui affecte leur qualité de vie. Les groupes de soutien et une thérapie ciblée peuvent aider à atténuer ces effets.
Conclusion sur le problème du pied diabétique
Le pied diabétique, avec ses nombreuses complications, demeure un défi majeur pour les patients diabétiques. Toutefois, la prise de conscience, associée à une prévention active, peut faire toute la différence. N’oublions pas l’importance de l’examen régulier des pieds, du rôle essentiel du podiatre et des recommandations des associations spécialisées. En mettant en place ces mesures, nous pouvons ensemble contribuer à réduire les risques et assurer une meilleure santé des pieds diabétiques.