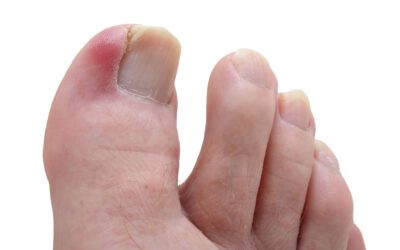
Les mycoses des ongles, également connues sous le terme onychomycose, constituent une pathologie fréquente rencontrée par les podiatres dans leur pratique quotidienne. Cette affection, souvent méconnue ou négligée par le public, peut pourtant révéler beaucoup sur notre santé et notre hygiène de vie. L’onychomycose est une infection fongique de l’ongle qui peut toucher aussi bien les mains que les pieds, bien qu’elle soit plus fréquente au niveau des pieds en raison des conditions d’humidité et de chaleur souvent propices au développement des champignons.
Un bref historique nous montre que les infections fongiques des ongles sont loin d’être une problématique moderne, avec des descriptions datant de plusieurs siècles. Cependant, la compréhension et le traitement de ces infections ont considérablement évolué, notamment avec l’avancée de la recherche médicale et des techniques diagnostiques.
Pour comprendre ce qu’est une mycose des ongles, un peu d’anatomie s’impose.
L’ongle est composé principalement de kératine, une protéine qui lui confère sa solidité, l’infection fongique se manifeste lorsque des champignons pathogènes envahissent cette structure, entraînant divers symptômes. Les types de pieds, notamment ceux présentant une transpiration excessive ou portant régulièrement des chaussures fermées, sont plus susceptibles de développer une onychomycose.
Comprendre la mycose des ongles, symptômes et signes : Identifier les alertes de l’onychomycose
Lorsqu’une mycose des ongles commence à s’installer, plusieurs signes avant-coureurs se manifestent, offrant des indices visuels et tactiles indéniables sur l’état de santé de l’ongle. Ces symptômes varient en intensité et en apparence, mais constituent ensemble un appel à l’action pour prévenir l’aggravation de l’infection.
Changement de couleur : L’un des premiers indicateurs d’une mycose est la modification de la teinte naturelle de l’ongle. Les nuances peuvent aller du jaune pâle au brun foncé, parfois traversées de stries blanches ou jaunes, signalant la présence et la prolifération de champignons sous et sur l’ongle.
Épaisseur accrue : Les ongles atteints par une infection fongique tendent à devenir plus épais, perdant leur finesse habituelle. Cette augmentation de l’épaisseur rend souvent l’ongle difficile à tailler et peut entraîner une sensation de gêne dans les chaussures, voire de la douleur lors de pressions.
Texture modifiée : En plus de s’épaissir, la texture de l’ongle infecté subit des changements notables. Il peut devenir rugueux, irrégulier, et présenter un aspect friable, se cassant facilement au moindre choc. Cette détérioration de la structure de l’ongle indique souvent une progression de l’infection.
Décollement de l’ongle : L’onychomycose peut conduire au décollement progressif de l’ongle de son lit (onycholyse), partant du bord libre vers la racine. Cet espace crée un environnement isolé, humide et sombre, idéal pour la prolifération des champignons et autres agents pathogènes.
Friabilité : Avec l’avancement de l’infection, l’ongle peut devenir si friable qu’il se désintègre partiellement au toucher. Cette friabilité compromet la barrière protectrice de l’ongle, exposant davantage le lit unguéal aux infections.
Ces symptômes, bien que parfois discrets au début, évoluent généralement vers des manifestations plus sévères si l’infection n’est pas traitée. La présence de douleur, bien que moins fréquente, peut survenir, surtout dans les cas où l’épaisseur de l’ongle augmente significativement, exerçant une pression sur les tissus environnants.
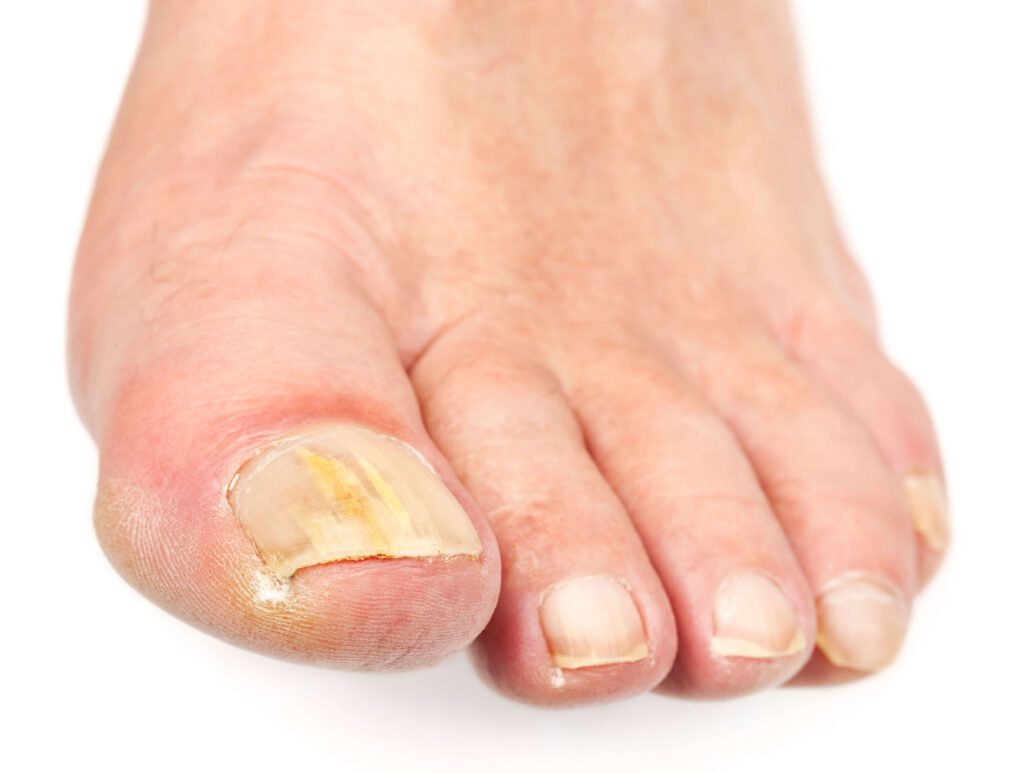
Causes et risques d’infection
Les mycoses des ongles sont principalement causées par trois types de champignons : les dermatophytes, les levures, et les moisissures non-dermatophytes. Le risque d’infection augmente avec le port prolongé de chaussures fermées, une hygiène des pieds insuffisante, des dommages répétés sur l’ongle, ou encore un système immunitaire affaibli.
Sans traitement, l’onychomycose peut conduire à des complications sérieuses, notamment pour les patients diabétiques, chez qui les risques d’infections secondaires comme la cellulite sont accrus. La marche et le port de chaussures peuvent devenir douloureux, affectant significativement la qualité de vie.
Diagnostic et évaluation par le Podiatre : L’Importance des analyses de laboratoire
Lors du diagnostic de l’onychomycose, le podiatre s’appuie sur une combinaison d’examen clinique minutieux et d’analyses de laboratoire pour confirmer la nature et l’agent causal de l’infection fongique. Cette approche permet d’élaborer une stratégie de traitement ciblée, essentielle pour éradiquer efficacement l’infection.
Évaluation Clinique Détaillée : Le processus commence par un examen approfondi de l’ongle, où le podiatre observe les signes visibles d’infection tels que les modifications de couleur, d’épaisseur et de texture. Le recueil d’un historique médical complet est crucial, incluant d’éventuels traumatismes de l’ongle, des conditions prédisposant aux infections fongiques, comme le diabète, ou une exposition à des environnements favorisant ces infections.
Envoi d’Échantillons au Laboratoire : Pour confirmer la présence et le type d’infection fongique, le podiatre procède à la collecte d’un échantillon de l’ongle à envoyer pour analyse. Cela peut inclure :
Test KOH (Hydroxyde de Potassium) : Un petit fragment de l’ongle est prélevé et traité avec une solution de KOH. Cet échantillon est ensuite examiné sous microscope dans un laboratoire pour détecter les filaments fongiques, indiquant une infection active.
Culture Fongique : Un échantillon de l’ongle est également envoyé pour culture, permettant l’identification précise du champignon responsable. Ce test aide à déterminer la sensibilité du champignon aux différents traitements antifongiques, orientant le choix thérapeutique.
Analyse de l’Histoire de l’Ongle : Le podiatre interroge également le patient sur la chronologie des symptômes, les traitements antérieurs et leur efficacité. Ces informations sont essentielles pour comprendre la progression de l’infection et ajuster le plan de soin.
Grâce à ces analyses de laboratoire, effectuées par des professionnels spécialisés, le podiatre peut obtenir un diagnostic précis de l’onychomycose, élément fondamental pour la prescription d’un traitement adéquat
Approches combinées pour une efficacité maximale
Dans la lutte contre l’onychomycose, le podiatre dispose de plusieurs outils thérapeutiques, chacun jouant un rôle crucial dans le processus de guérison. La stratégie de traitement est souvent personnalisée, prenant en compte la sévérité de l’infection, les éventuelles conditions sous-jacentes du patient, et sa réponse aux traitements antérieurs.
Débridement et fraisage aseptique de l’ongle : Cette procédure constitue une étape fondamentale dans le traitement de l’onychomycose. Le débridement mécanique consiste à retirer soigneusement la partie infectée et endommagée de l’ongle, réduisant ainsi la masse fongique et permettant une meilleure pénétration des traitements topiques. Le fraisage, réalisé avec des instruments stérilisés, permet d’affiner l’épaisseur de l’ongle, facilitant encore davantage l’action des médicaments. Ces interventions sont effectuées dans des conditions aseptiques pour prévenir toute infection secondaire.
Traitement topique avec médicaments antifongiques : Les traitements topiques, appliqués directement sur l’ongle affecté, jouent un rôle essentiel, surtout dans les cas d’infections légères à modérées. Ces médicaments, sous forme de vernis, crèmes, ou solutions, agissent localement pour éradiquer les champignons, sans les risques systémiques associés aux traitements oraux. Leur efficacité dépend largement de la régularité de l’application et de la capacité du produit à pénétrer dans les couches profondes de l’ongle.
Possibilité de médication orale pour les cas plus sévères : Dans les situations où l’infection est avancée ou résiste aux traitements topiques, le recours à des médicaments oraux antifongiques peut s’avérer nécessaire. Ces traitements systémiques ont pour avantage de traiter l’infection de l’intérieur, atteignant les champignons à travers la circulation sanguine. Cependant, ils nécessitent une surveillance médicale étroite en raison de potentiels effets secondaires et interactions avec d’autres médicaments.
L’approche combinée, associant le débridement mécanique à des traitements topiques et, si nécessaire, à une médication orale, offre la meilleure chance de surmonter l’onychomycose. Le suivi régulier par le podiatre est essentiel pour ajuster le traitement selon l’évolution de l’infection et pour s’assurer de la repousse saine de l’ongle.
Mycose des Ongles prévention et traitement à domicile
La prévention joue un rôle crucial dans la lutte contre les mycoses des ongles. Des mesures simples comme maintenir une bonne hygiène des pieds, éviter de marcher pieds nus dans les lieux publics, et choisir des chaussures et des chaussettes permettant une bonne aération des pieds sont essentielles. Des traitements topiques à domicile peuvent également compléter les soins professionnels, surtout aux stades initiaux de l’infection.
Cible Particulière : Les sportifs, Les personnes âgées, et les professionnels sur le terrain. Les sportifs, en raison de leur exposition fréquente à des conditions humides et à des traumatismes répétés des ongles, les personnes âgées, qui peuvent avoir une circulation sanguine réduite et un système immunitaire affaibli, ainsi que les professionnels qui passent de longues heures debout ou en mouvement, sont particulièrement vulnérables à l’onychomycose. Pour ces groupes, la prévention et un diagnostic précoce sont d’autant plus importants.
La clé est dans la prévention
En somme, l’onychomycose est une pathologie commune, mais non négligeable qui nécessite une attention particulière tant dans la prévention que dans le traitement. Les conseils d’un podiatre, alliés à une bonne hygiène de vie, sont indispensables pour éviter les complications et garantir la santé de nos pieds. Les traitements disponibles aujourd’hui, bien que variés, soulignent l’importance d’une approche personnalisée et adaptée à chaque cas. En fin de compte, comprendre les risques et adopter des mesures préventives reste la meilleure stratégie pour combattre efficacement les mycoses des ongles.